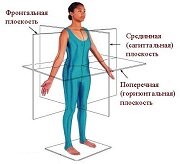
ПОЗНАВАТЕЛЬНОЕ Сила воли ведет к действию, а позитивные действия формируют позитивное отношение Как определить диапазон голоса - ваш вокал Игровые автоматы с быстрым выводом Как самому избавиться от обидчивости Противоречивые взгляды на качества, присущие мужчинам Вкуснейший "Салат из свеклы с чесноком" Натюрморт и его изобразительные возможности Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д. Как научиться брать на себя ответственность Зачем нужны границы в отношениях с детьми? Световозвращающие элементы на детской одежде Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия Классификация ожирения по ИМТ (ВОЗ) Глава 3. Завет мужчины с женщиной Оси и плоскости тела человека - Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д.
| В настоящее время наиболее информативным способом оценки внешнесекреторной функции поджелудочной железы служит определение активности панкреатической эластазы-1.
Панкреатическая эластаза-1 – это фермент поджелудочной железы, который остается в неизмененном виде во время его транзита по кишечнику. Концентрация этого фермента в стуле отражает истинное состояние экзокринной функции поджелудочной железы. Концентрация Е1 в дуоденальном соке – 4-6% от общего белка. Е1 стабильна при хранении образцов кала: при +4-80С до 3-х дней; при -200С – до 1 года. В отличие от других методов диагностики внешнесекреторной функции определение Е1 в кале имеет следующие преимущества: - Е1 является абсолютно специфичной для поджелудочной железы; - Е1 – самый стабильный фермент при транзите по кишечнику и его количество в кале в 5-6 раз выше, чем в дуоденальном соке и концентрация Е1 отражает секреторную способность поджелудочной железы. Таким образом, с помощью теста на Е1 можно определить или исключить наличие экзокринной недостаточности поджелудочной железы; - результаты определения коррелируют с результатами инвазивных тестов; - различия в концентрации Е1 кала, полученных от разных индивидуумов очень незначительны. Следует отметить, что заместительная ферментативная терапия не влияет на концентрацию Е1 (моноклональные антитела, используемые в данном тесте, не взаимодействуют с эластазой животного происхождения, которая присутствует в ферментативных препаратах). Оценка инкреторной функции поджелудочной железы Нарушения углеводного обмена отмечаются у 90% больных кальцинирующими формами хронического панкреатита и у 70% больных некальцинирующими формами в виде снижения толерантности к углеводам, а у 10—30% выявляются признаки сахарного диабета. Сахарный диабет у молодых особенно характерен для неалкогольного тропического панкреатита. У этих больных нарушаются продукция и использование как инсулина, так и глюкагона. Отсюда ряд особенностей «панкреатического» сахарного диабета — редкость кетоацидоза, вазопатии, нефропатии. Редко регистрируются высокие концентрации липидов и холестерина. Для больных хроническим панкреатитом в связи с нарушением синтеза глюкагона характерны довольно частые, а иногда и тяжелые гипогликемии. Гипогликемические явления при хроническом панкреатите принимают выраженный характер у лиц, страдающих алкоголизмом, нерегулярно и неполноценно питающихся, а также при сочетанных заболеваниях печени. Для лабораторной оценки эндокринной функции поджелудочной железы применяют определение содержания С-пептида и инсулина в сыворотке крови радиоиммуным или иммуноферментным методами. Маркеры активации трипсиногена имеют большое значение для оценки степени тяжести П на раннем этапе развития заболевания. В течение двух суток от начала первого приступа заболевания маркеры сохраняют максимальную концентрацию в сыворотке крови и моче. Однако спустя 3-4 суток диагностическое значение маркеров уменьшается. a1 - антитрипсин - протеазный комплекс, уровень которого в сыворотке определяют в течение 24-28 часов от появления первых симптомов заболевания, когда он коррелирует с тяжестью течения П. a1 – антитрипсин содержится в интерстициальном пространстве и ингибирует множество протеаз, в том числе трипсин и эластазу нейтрофилов. Фосфолипаза А2– имеет большое диагностическое и прогностическое значение при развитии панкреонекроза и тяжелом течении П. Прокальциотонин (ПКТ) – полипептид, состоящий из 116 аминокислот с молекулярной массой 13 kD, являющийся предшественником гормона кальцитонина, вырабатывается печенью при стимуляции TNF-a и IL-1. Отмечается корреляция уровня ПКТ с площадью поврежденных тканей и гиповолемией. При обострении ХП он указывает нарастание и тяжесть воспалительного процесса.
Визуализирующие методы Обзорная рентгенография брюшной полости для диагностики ХП в последнее время используется крайне редко (в связи с несоответствием уровня лучевой нагрузки с ожидаемой диагностической значимостью). При этом методе исследования у 30% больных ХП обнаруживаются кальцинаты (визуализирующиеся как мелкие конкременты над зоной проекции ПЖ).Это — важный признак отдельных форм (чаще алкогольных) хронического панкреатита. У большинства кальцинаты обнаруживают в области головки и правой половины тела железы. При рентгенологическом исследовании желудка и двенадцатиперстной кишки выявляют непрямые относительно характерные для заболевания признаки: - дискинезии вертикального отдела двенадцатиперстной кишки, нередко приобретающие характер дуоденостаза (наблюдаются у 70% больных болевыми формами хронического панкреатита); - изменение положения и конфигурации желудка и двенадцатиперстной кишки. В первую очередь это смещение вверх антрального отдела желудка, а также расширение дуги двенадцатиперстной кишки. Эти симптомы при хроническом панкреатите встречаются очень редко. Чаще (примерно у 60% больных) рентгенолог-гастроэнтеролог выявляет различные изменения медиальной стенки двенадцатиперстной кишки. К этим изменениям относятся нечеткость и неровность контура, симптом «кулис», симптом Фростберга и др. Эндоскопическое исследование желудка и двенадцатиперстной кишки позволяет исключить опухолевое и язвенное поражение этих органов, изучить зону большого дуоденального сосочка, играющего важную, а нередко и решающую роль в патогенезе и особенностях клиники хронического панкреатита. При этом нередко выявляют признаки дуоденального папиллита и парафатерального дивертикула. Кроме того, определенное диагностическое значение имеет еще ряд симптомов. Сюда относятся: А. Экзогастральная деформация (выбухание) задней стенки тела желудка. Эта деформация иногда обозначается как симптом «панкреатического порога» и нередко свидетельствует об увеличенных размерах железы. Однако иногда этот симптом наблюдается у больных с нормальными размерами железы. Значительное число ложноположительных результатов и субъективизм в оценке «выбухания» снижают диагностическую ценность этого симптома. Б. Дискинезия вертикального отдела двенадцатиперстной кишки. В. Болезненность при проведении дуоденоскопа в постбульбарную часть двенадцатиперстной кишки. Иногда эта болезненность достигает особенно высокой степени. В этих случаях лучше исследование прервать, так как этой диагностической манипуляции наблюдается резкое обострение хронического панкреатита. Г. Узловатое (варикозное) расширение вен пищевода и кардиального отдела желудка в случае отсутствия у больного цирроза печени обычно свидетельствует о наличии подпеченочной формы портальной гипертензии счет сдавления измененной поджелудочной железой селезеночной или воротной вены. Эндоскопическое исследование желудка и двенадцатиперстной кишки у небольшого числа больных хроническим панкреатитом вызывает резкое обострение болезни. В большинстве случаев таких резких обострений болезни эндоскопическому исследованию с интервалом в 24 ч предшествовало другое эндоскопическое исследование (например, колоноскопия) или дуоденальное зондирование.В связи с этим интервалы между данными исследованиями следует делать не менее 2—3 сут. Относительно редко сейчас используется метод дуоденографии в условиях гипотонии. Описываемые для этого метода рентгенографические симптомы (симптом кулис, симптом Фростберга - симптом перевернутой тройки и т.д.) малоспецифичны и выявляются при грубом поражении поджелудочной железы (по сути - при значительном увеличении головки ПЖ). Как отражение нередкого осложнения обострения ПЖ - пареза кишечника - нередко выявляется симптом Гобие - вздутие поперечно-ободочной кишки. УЗ-томография поджелудочной железы считается высокоинформативным методом диагностики ХП. УЗИ выявляет косвенные признаки ХП и осложнения: псевдокисты, кальцинаты, уплотнение паренхимы, неровность и зазубренность контуров ПЖ, изменение протоков, увеличение в размерах органа при обострении. Может выявляться асцит (панкреатогенный), косвенные признаки гастро- и дуоденостаза, и т.д. К сожалению, сопутствующий панкреатиту метеоризм зачастую затрудняет визуализацию ПЖ. Следует отметить, что в норме с возрастом происходит увеличение плотности ПЖ (повышение эхогенности). С этим связана гипердиагностика ХП, когда диагноз ставится только по данным УЗ-заключения. В некоторых случаях (например, при подозрении на очаговое поражение ПЖ) проводитсядопплерография железы. В последнее время весьма многообещающим методом представляетсяэндоскопическая УЗ-томография ПЖ. Кроме того, под УЗИ-контролем могут проводиться малоинвазивные вмешательства на ПЖ (получение цитологического материала, пункция полостных образований и т.д.). Ранее «золотым стандартом» диагностики ХП считалась эндоскопическая ретроградная холецистохолангиография(ЭРПХГ). Хотя некоторыми руководствами рекомендуется использовать ЭРПХГ во всех случаях диагностики ХП, широкое использование данного метода ограничивает его относительная техническая сложность, а также определенная частота осложнений (возникновение острого панкреатита наблюдается у 2-9% больных). В последнее время (с 2002г.) «золотым стандартом» считается магнитно-резонансная томография (МРТ) поджелудочной железы в сочетании с холангиопанкреатографией. Традиционные компьютерная и магнитно-резонансная томографии ПЖ по диагностической значимости немногим уступает ЭРПХГ. Крайне редко (в специализированных центрах) используются другие методы визуализации ПЖ:ангиография (целиакография), радиоизотопное сканирование, реографияи т.д. Оценка состояния сфинктера Одди (помимо ЭРПХГ) включает ФГС сдуоденоскопией (визуализация сфинктера Одди) и манометрию сфинктера Одди. |