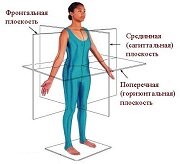
ПОЗНАВАТЕЛЬНОЕ Сила воли ведет к действию, а позитивные действия формируют позитивное отношение Как определить диапазон голоса - ваш вокал Игровые автоматы с быстрым выводом Как самому избавиться от обидчивости Противоречивые взгляды на качества, присущие мужчинам Вкуснейший "Салат из свеклы с чесноком" Натюрморт и его изобразительные возможности Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д. Как научиться брать на себя ответственность Зачем нужны границы в отношениях с детьми? Световозвращающие элементы на детской одежде Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия Классификация ожирения по ИМТ (ВОЗ) Глава 3. Завет мужчины с женщиной Оси и плоскости тела человека - Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д.
| Объективный осмотр (STATUS PRAESENS OBJECTIVUS) 12
Введение История болезни – медицинский юридический документ, отражающий работу врача, его опыт, знания, профессионализм, умение клинически мыслить. Она свидетельство правильного ведения больного врачом и/или совершенных им ошибок. История болезни – это документ и больного, на основе которого можно судить о причинах болезни и ее развитии, о течении заболевания, о необходимости диагностических и лечебно-профилактических мероприятий, включая экспертизу нетрудоспособности и профессиональной пригодности. Схема обследования больного преследует основную цель - обеспечить планово- последовательное изучение субъективных и объективных проявлений болезни. Тщательное обследование больного позволяет избежать диагностических ошибок. Грамотно оформленная (написанная) история болезни служит критерием хорошего качества работы врача. История болезни оценивается экспертами страховых компаний и это является основанием для оплаты за работу или наложения штрафных санкций. Предлагаемая схема истории болезни традиционна и включает следующие разделы: Схема истории болезни Паспортная часть Содержит следующие сведения о больном: фамилия имя отчество, возраст, место жительства, место работы, должность. Дата поступления, дата курации, дата выписки. Диагнозы направившего учреждения, при поступлении, клинический, окончательный: основной, сопутствующий, осложнения. Даты постановки диагноза. Сведения о близких родственниках: Ф.И.О., домашний адрес и телефон. Данные страхового полиса больного. Данные о контактных лицах: Ф.И.О., адрес, место работы, для детей -посещение организованных коллективов. Жалобы больного Первое - укажите дату, час, минуты, когда Вы приступили к опросу и осмотру больного. Опрос жалоб необходимо начать с внимательного доброжелательного выслушивания, вольного изложения их больным. Сбор жалоб больного производится подробно. При выявлении жалоб важны не только их констатация, но и конкретизация и детализация. Например: характер, интенсивность и локализация болей, их продолжительность. При уточнении жалоб нельзя ограничиваться только сообщениями больного, необходимо дополнительно выявить жалобы по органам и системам, которые могут быть вовлечены в патологический процесс. Врач активно "с макушки до пят" (М.Я.Мудров) посистемно опрашивает больного, выявляя жалобы, упущенные больным, не только наблюдаемые на день осмотра, а периодически в его жизни. Научным методом дедукции от общего к частному, от частного к общему суждению изучаем каждую жалобу, высказанную больным или выявленную активно врачом. При этом уже на этапе опроса жалоб проводится дифференциальная диагностика. Вопросы больному задаются конкретно, исходя из теоретических знаний механизма развития данного субъективного симптома при том или ином заболевании. Жалобы отражаются в истории болезни после их анализа, но не как излагал их вольно больной, а профессиональным языком, т.е. то, что логическим клиническим мышлением выявил врач и уточнил при активном опросе. При этом записываются в начале ведущие жалобы, посиндромно относящиеся к основному заболеванию, а затем остальные, не укладывающиеся в его клинику. Пример: Жалобы на ноющую боль в грудной клетке справа, усиливающиеся при глубоком дыхании и повороте туловища; одышку смешанного характера, возникающую при обычной ходьбе; кашель со слизисто гнойной мокротой до 100 мл. равномерно в течение суток; повышение температуры до 39С; потливость; выраженную слабость. В вышеуказанном примере жалобы изложены в порядке от более тяжелых и специфичных к более легким и общим. Анамнез заболевания История развития настоящего заболевания, т.е. хронологическая после- довательность появления и группирования симптомов. Следует иметь в виду, что развитие острого заболевания происходит быстро, поэтому детали анамнеза необходимо выяснять с учетом дней болезни, а часто даже часов с начала заболевания. При этом выясняется дата заболевания и начало (постепенно, остро, внезапно), при каких обстоятельствах (на фоне полного здоровья или болезненного процесса, какого). Уточняются начальные симптомы болезни, особенности их проявления, наличие продромального периода. Отслеживается развитие каждого симптома в хронологическом порядке, от его возникновения до дня осмотра больного. Указывают динамику развития симптомов, частоту осложнений, рецидивов (если они имели место). Прием лекарственных препаратов (дозы и кратность приема) и других методов лечения, их влияние на дальнейшие течение болезни. Были ли периоды улучшения, ухудшения. Уточняется время первичного обращения к врачу, предполагаемый диагноз, проводимые методы исследования, их результаты, характер догоспитальной терапии, её влияние на динамику болезни. Указывается: откуда доставлен больной, каким видом транспорта, уточняется характер возможных реанимационных мероприятий во время транспортировки. При переводе из другого ЛПУ следует уточнить сведения о консультанте - инфекционисте, хирурге, гинекологе давшего санкцию на перевод. Особое внимание уделяется переводному эпикризу. Пример: Пациент около 15 лет страдает артериальной гипертензией, выявленной случайно при прохождении медицинского осмотра. Выставлялся диагноз гипертоническая болезнь. Регулярно лечение не принимал, только эпизодически. АД рабочим считает 160 и 90 мм.рт. В 2006 г. отмечает стационарное лечение в неврологическом отделении БСМП по поводу гипертонического криза и транзиторного нарушения мозгового кровообращения. Выписан с улучшением: дизартрия и гемианестезия слева исчезли, АД при выписке 130 и 80 мм. рт. ст. Далее принимал энап 5 мг 2 раза в день нерегулярно. Высокое АД не чувствует и самостоятельно не контролирует. В феврале 2007 г. стал отмечать появление давящих болей за грудиной при интенсивной физической нагрузке. За помощью не обращался. Боли купировались в покое. 15 декабря 2008 на фоне обычных нагрузок возникли сильные раздирающие боли за грудиной сопровождавшиеся одышкой смешанного характера и страхом смерти. Бригадой скорой медицинской помощи доставлен в приёмный покой ГК БСМП и госпитализирован в отделение кардиореанимации с дигнозом ИБС кардиогенный шок крупноочаговый инфаркт миокарда. В вышеуказанном примере повествование ведется с момента первого вовлечения сердечно сосудистой системы. Анамнез жизни Краткие биографические данные: год и место рождения, в какой семье родился, каким ребенком по счету, как рос и развивался. Образование: неполное или полное среднее, специальное среднее или высшее. У мужчин необходимо выяснить, служил ли в армии, в каких войсках, участвовал ли в боевых действиях, нахождение в местах лишения свободы; есть ли интимные проблемы. Семейно-половой анамнез: для женщин - время появления менструации, их периодичность, продолжительность менструаций, количество выделении. Возраст вступления в брак. Беременности, роды и аборты (самопроизвольные и искусственные), их количество и осложнения (менопауза), наличие гинекологических заболеваний. Кли- макс и его течение. Время окончания менструаций Семейное положение в настоящий момент. Количество детей. Трудовой анамнез: с какого возраста, кем и где начал работать. Дальнейшая трудовая деятельность в хронологической последовательности с указанием мест работы и должностей. Условия и режим труда (ночные смены, пребывание на сквозняке, длительное статическое напряжение, физическое и психоэмоциональное напряжение, температурный режим и т.п.). Профессиональные вредности (воздействие токсических, химических соединений, пылей, ионизирующей.радиации и других вредностей). Бытовой анамнез: жилищные и санитарно-гигиенические условия в быту (площадь помещений, их характеристика, наличие удобств). Количество проживающих на данной жилплощади лиц. Климатические условия. Пребывание в зонах экологических бедствий. Питание: режим _______и регулярность питания, характер и разнообразие пищи, калорийность п т.д. Вредные привычки: курение, с какого возраста, в каком количестве. Употребление алкоголя и его суррогатов, с какого возраста, в каком количестве. Употребление наркотиков. Токсикомания. Перенесенные заболевания: в хронологической последовательности излагаются все перенесенные заболевания, операции, травмы, ранения, контузии с указанием возраста больного, длительности и тяжести этих заболеваний, травм и их осложнений и проводившегося лечения. Отметить, переливалась ли ранее кровь или кровезаменители, и были ли реакции на переливание. Выясняются иммунологические данные: сделанные прививки (какие, когда, сколько раз, время последней прививки); введение сывороток; перенесенные в прошлом инфекционные заболевания. Особо указать на перенесенные инфекционные заболевания, венерические болезни, туберкулез, желтуху. Уточняется парентеральный анамнез: наличие гемотрансфузии, переливание плазмы, элементов крови; парентеральные и оперативные вмешательства за последние 6 месяцев. Аллергологичсский анамнез: непереносимость пищевых продуктов, различных медикаментов, вакцин и сывороток. Наличие аллергических реакций (вазомоторного ринита, крапивницы, отека Квинке), причины этих реакций, их сезонность. Страховой анамнез: длительность последнего больничного листа, общая продолжительность больничных листов по данному заболеванию за последний календарный год. Инвалидность (с какою возраста, причина, группа инвалидности). Наследственность: родители, братья, сестры, дети. Состояние их здоровья, заболевания, причины смерти (указать, в каком возрасте). Отягощенная наследственность: наличие у ближайших родственников злокачественных новообразований, сердечно-сосудистых (инфаркт миокарда, стенокардия, артериальная гипертензия, инсульты), эндокринных (сахарный диабет, тиреотоксикоз и др.), психических заболеваний, геморрагических _______диатезов, алкоголизма. Наличие у ближайших родственников в анамнезе туберкулеза и сифилиса, нарушений психики и фактов попыток к суициду. Эпидемиологический анамнез. Эпиданамнез имеет наводящее значение при подозрении на инфекционное заболевание. Эпиданамнез преследует цель - выявить возможный источник инфекции, пути заражения, иммунный статус. При сборе эпиданамнеза выявляются наличие контакта с инфекционными больными (дома, у соседей, на работе; контакт с лихорадящими больными). Следует уточнить, не было ли случаев инфекционных заболеваний в доме, во дворе, ближайшем окружении. Пребывание в дороге, в разъездах, контакт с приезжими лицами, проживание в эпидемически неблагоприятной местности в последнее время. Контакт с больными животными, уход за животными, участие в охоте, пребывание за границей; характер трудовой деятельности. При наличии контакта, выяснить: кто болел, когда, какой был контакт (кратковременный, длительный, в каком периоде болезни). Половой анамнез: наличие случайных половых связей, смена партнеров, защищенность секса, выявление вирусного гепатита и хронического вирусного гепатита у половых партнеров. Применялись ли традиционные методы лечения (средства тибетской медицины, иглоукалывание, траволечение, лечение шаманов и др.) и их эффективность. Объективный осмотр (STATUS PRAESENS OBJECTIVUS) Его цель: после осмотра больного выделить у него преобладающие клинические синдромы, необходимые для постановки синдромального диагноза. Основные клинические синдромы см. в приложении №2. Общее состояние больного: удовлетворительное, средней тяжести. тяжелое, крайне тяжелое, состояние клинической смерти. Состояние сознания: ясное, спутанное - ступор, сопор, кома, бред, галлюцинации. Положение больного: активное, пассивное, вынужденное (указать, какое). Телосложение: правильное, неправильное. Конституция: нормостеническая, гиперстеническая, астеническая. Питание: кахексия, пониженное_______, умеренное, повышенное, избыточное. Рост, вес, температура тела. Состояние кожи, подкожной клетчатки, видимых слизистых, лимфатических узлов, состояние щитовидной железы, осмотр на чесотку, педикулез; состояние костно- мышечной системы; у женщин состояние молочных желез. Осмотр кожи следует производить, полностью раздев больного. Обращают внимание на цвет кожи, сухость, тургор ткани, время расправления кожной складки. Наличие сыпи, сосудистых изменений, пигментаций, рубцов, трофических изменений (язвы, пролежни), повреждений. Видимые слизистые. Цвет (розовый, бледный, синюшный, красный, желтушный); высыпания на слизистых (энантема), их локализация, выраженность; влажность слизистых. Подкожно-жировая клетчатка. Развитие (умеренное, слабое, чрезмерное), толщина кожной складки в см на животе (около пупка) и на спине (под углом лопатки), места наибольшего отложения жира (на животе, руках, бедрах); отеки (oedema), их локализация (конечности, поясница, живот), распространенность (местные или анасарка), выраженность (пастозность, умеренные, резко выраженные), консистенция отеков. Лимфатические узлы. Локализация пальпируемых лимфоузлов (затылочные, околоуш- ные, подчелюстные, шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные), их величина, форма, консистенции, болезненность, подвижность, сращение между собой, с окружающими тканями и кожей, состояние кожи над лимфоузлами. Мышцы. Степень развития (удовлетворительная, слабая, атрофия, гипертрофия), тонус (сохранен, снижен, повышен - ригидность мышц), сила мышц (достаточна, снижена, симметрична), болезненность и уплотнения при ощупывании. Кости. Форма, наличие деформаций, болезненность при ощупывании и поколачивании, состояние концевых фаланг пальцев рук и ног (симптом "барабанных палочек"). Суставы. Конфигурация, припухлость, болезненность при ощупывании, гиперемия и местная температура кожи над суставами, движения в суставах (болезненное, хруст при движениях, объем активных и пассивных движений в суставах, контрактуры, анкилозы). Осмотр лица, осмотр головы и шеи. Состояние органов дыхания. Обязательное описание данных, полученных при осмотре, пальпации, сравнительной и топографической перкуссии, аускультации. Форма грудной клетки. Выраженность над-и подключичной ямок, ширина межреберных промежутков, величина эпигастрального угла, положение лопаток и ключиц, соотношение переднее заднего и бокового размеров грудной клетки, симметричность грудной клетки. Искривления позвоночника. Тип дыхания. Симметричность дыхательных движений. Участие в дыхании вспомогательной мускулатуры. Число дыханий в минуту. Глубина дыхания. Ритм дыхания. ПАЛЬПАЦИЯ ГРУДНОЙ КЛЕТКИ. Определение болезненных участков, их локализация. Определение резистентностни. Определение голосового дрожания на симметричных участках. ПЕРКУССИЯ ЛЕГКИХ Сравнительная перкуссия с точным определением границ каждого звука по ребрам и топографическим линиям. Топографическая перкуссия: Верхняя граница легких: справа слева Высота стояния верхушек спереди Высота стояния верхушек сзади Ширина полей Кренига Нижняя граница легких: По окологрудинной линии не определ. По срединноключичной линии не определ. По передней подмышечной линии По средней подмышечной линии По задней подмышечной линии По лопаточной линии По околопозвоночной линии Дыхательная экскурсия нижнего края легких: По средней подмышечной линии: вдох выдох АУСКУЛЬТАЦИЯ Основные дыхательные шумы. Характер основных дыхательных шумов на симметричных участках грудной клетки (везикулярное, ослабленное, усиленное, жесткое, бронхиальное, отсутствие дыхательного шума). Побочные дыхательные шумы: Хрипы (сухие или влажные), крепитация, шум трения плевры, плевроперикардиальный шум, их локализация и характеристика. Бронхофония: определение бронхофонии над симметричными участками грудной клетки (одинаковая с обеих сторон, усилена или ослаблена с одной стороны, точная локализация). Состояние сердечно-сосудистой системы. Описание данных осмотра, пальпации, перкуссии и аускультации. Констатация пульса и описание его свойств: частота, ритм, наполнение, напряжение. Артериальное давление. ОСМОТР ОБЛАСТИ СЕРДЦА: выпячивание области сердца (Yibbus cordis), верхушечный толчок, сердечный толчок, пульсация во II межреберьях около грудины, пульсация артерий и вен шеи, патологическая прекардиальная пульсация. Их характеристика, локализация, сила, распространенность, отношение к фазам сердечной деятельности. Эпигастральная пульсация: ее характер (связь с пульсацией брюшной аорты, сердца, печени), распространенность (ограниченная или разлитая), расширение вен в области грудины. ПАЛЬПАЦИЯ. Верхушечный толчок: его локализация, сила, высота, резистентность. Сердечный толчок: его локализация, площадь. Дрожание в области сердца (fremitis): его локализация, отношение к фазам сердечной. ПЕРКУССИЯ. Относительная ТУПОСТЬ сердца; Границы относительной тупости сердца: Правая.......... Левая .......... Верхняя ......... Поперечник относительной тупости сердца (в см, правый, левый, общий) Ширина сосудистого пучка (в см, во II межреберье) Конфигурация сердца (нормальная, митральная, аортальная, cor bovinum, трапециевидная, легочная). Абсолютная тупость сердца: . Границы абсолютной тупости сердца: Правая.......... Левая .......... Верхняя ......... АУСКУЛЬТАЦИЯ. Тоны: ритм сердечных сокращений (ритмичные или аритмичные с указанием формы аритмии - дыхательная аритмия, мерцательная аритмия, экстрасистолия, выпадение сердечных сокращений). Число сердечных сокращений. Первый тон, его громкость (ослабленный, усиленный, хлопающий), расщепление или раздвоение первого тона (указать в каких точках аускультации). Второй тон, его громкость (ослабленный, усиленный - акцентированный), расщепление или раздвоение второго тона (указать точки аускультации). Дополнительные _______тоны: пресистолический и протодиастолический ритм галопа, ритм перепела, систолический галоп (указать точки аускультации). Шумы: отношение к фазам сердечной деятельности (систолический, диастолический, пресистолический, протодиастолический, мезодиастолический и т.д.). Место наилучшего выслушивания шума. Проведение шума. Характер шума (мягкий, дующий, скребущий, грубый и т.д.), его тембр (высокий, низкий), громкость (тихий, громкий), продолжительность (короткий, длинный, нарастающий, убывающий и др.). Изменение шума в зависимости от положения тела, задержки дыхания на вдохе и выдохе и после физической нагрузки. Шум трения перикарда: место наилучшего выслушивания, характер шума (грубый и громкий, тихий, нежный). ИССЛЕДОВАНИЕ СОСУДОВ. Исследование артерий: осмотр и пальпация височных, сонных, лучевых, подколенных артерий и артерий тыла стопы; выраженность пульсации, эластичность, гладкость артериальной стенки, извитость артерий. Определение пульсации аорты в яремной ямке. Выслушивание сонных и бедренных артерий (двойной тон Траубе, двойной шум Виноградова-Дюрозье и др.). Артериальный пульс: артериальный пульс на лучевых артериях: сравнение пульса на обеих руках, частота, ритм (наличие аритмий и дефицита пульса), наполнение, напряжение, величина, скорость, форма пульса. Артериальное давление (АД): на плечевых артериях в мм.рт.ст. Исследование вен: осмотр и пальпация шейных вен, их набухание, видимая пульсация, наличие отрицательного или положительного венного пульса. Выслушивание яремной вены ("шум волчка"). Наличие расширения вен грудной клетки, брюшной стенки, конечностей с указанием места и степени расширения. Уплотнения и болезненность вен с указанием вены и протяженности уплотнения или болезненности. Состояние органов желудочно-кишечного тракта. Осмотр и описание состояния губ (ярко-красные, синюшные, покрытые корочками, трещинами); состояние слизистой рта (окраска, начеты, изъязвления). Свободное открывание рта или тризм, запах изо рта, состояние зубов и десен, состояние языка (влажный, сухой, чистый, «лаковый», «малиновый», обложенный), характер налета. Слизистая зева: окраска, гиперемия, отечность. Небные миндалины: увеличены (I, II, III стадия), отечны, изъязвлены, покрытые налетом (его характер); есть ли в лакунах скопление гноя, фолликулы; слизистая оболочка задней стенки глотки: гиперимирована, отечна, покрыта налетом, лимфоидные образования (зернистость, гранулезный фарингит). Осмотр живота. Форма живота, его симметричность, участие в акте дыхания, видимая перистальтика желудка и кишечника, венозные коллатерали, рубцы, состояние пупка. Окружность живота на уровне пупка. Пальпация живота: поверхностная и глубокая. Поверхностная ориентировочная пальпация: болезненные области, напряжение мышц брюшной стенки (мышечная защита – defance musculoraire). Расхождение прямых мышц живота и наличие грыжи белой ли- нии, пупочной грыжи, перитонеальные симптомы (симптом Щеткнна-Блюмберга и др.). Наличие поверхностно расположенных опухолевидных образований. Методическая глубокая скользящая пальпация по Образцову-Стражеско сигмовидной, слепой, нисходящей ободочной кишки, большой кривизны желудка, привратника (с предварительным определением нижней границы желудка методом перкуссии, перкуторной пальпации - определение шума плеска, а также методом аускультативной перкуссии) и поперечно-ободочной кишки. Определяется локализация, болезненность, размеры, форма, консистенция, характер поверхности, подвижность и урчание различных участков кишечника и желудка. Перкуссия живота (состояние печеночной тупости, тимпанит, наличие выпота). Перистальтика кишечника: состояние сигмовидной, слепой, поперечно-ободочной, подвздошной кишки. АУСКУЛЬТАЦИЯ. Характеристика выслушиваемой перистальтики кишечника. Шум трения брюшины. Сосудистые шумы (в области проекции брюшной аорты, почечных артерий). Пальцевое _______исследование прямой кишки, осмотр заднего прохода, кратность стула, его характеристика (консистенция, цвет, запах, патологические примеси). Печень: верхняя и нижняя границы печени, перкуторно размеры печени по Курлову. Пальпация печени. Пальпация желчного пузыря. Пальпация поджелудочной железы. Селезенка: границы перкуторно, пальпаторные данные. Состояние мочеполовой системы. Характер мочеиспускания, цвет мочи, частота, суточное количество. Осмотр поясничной области. Симптом поколачивания. ПАЛЬПАЦИЯ почки: пальпируемость почек в положении лежа и стоя, при увеличении почек - их болезненность, консистенция, величина, форма, подвижность, наличие симптома баллотирования. Мочевой пузырь: пальпнруемость мочевого пузыря, при его увеличении - уровень расположения дна мочевого пузыря, болезненность при пальпации. Перкуссия области мочевого пузыря. Исследование половых органов. Состояние нервно-психической сферы. Адекватность поведения, доступность контакту, менингиальные симптомы, состояние ЧМН. Состояние органов зрения, наличие бульбарных расстройств. При необходимости - локальный статус. Предварительный диагноз На этапах опроса и осмотра больного врач, используя знания причин, механизма развития заболевания и его осложнений, выявляет симптомы (субъективные) и признаки (объективные). Затем объединяет их в синдромы при наличии патологической взаимосвязи. Из всех выделяет ведущий синдром (кардиалгии или бронхообструктивный и др.), определяет дифференциальный ряд заболеваний, при которых наблюдается данный синдром. Знание особенности течения ведущего синдрома, причин, механизмов развития при каждом заболевании дифференциального ряда позволяют провести дифференциальную диагностику. Найти заболевание, для которого характерны как основной, так и другие синдромы построенного дифференциального диагностического ряда заболеваний, обнаруженные у больного, но не свойственные другим заболеваниям. После чего высказывается гипотеза рабочего (предварительного) диагноза (диагнозов). Формулировка предварительного основного диагноза так же, как конкурирующего, сопутствующего и/или фонового, должна быть полной (нозология, стадия, фаза, степень активности, основные клинико-морфологические синдромы, осложнения, нарушения функции), в соответствии с классификацией, принятой в стране и ВОЗ. В данном разделе истории болезни формулируются основные гипотезы природы болезни пациента без перечисления выявленных синдромов. Пример. Предположим, что при сборе жалоб, анамнезов данных осмотра, выявлен синдром легочного инфильтрата. Предварительный диагноз будет выглядеть следующим образом: 1. Внебольничная пневмония нижней доли справа ДН2 2. Инфильтративный туберкулез нижней доли справа ДН2 3. Suspicio blastoma pulmonis dextra ДН2 В этом примере построен дифференциально-диагностический ряд по одному синдрому. И так желательно выстраивать по всем выявленным синдромам. План обследования Включает в себя назначения общеклинических, биохимических и специальных исследований (иммунологических, инструментальных), обеспечивающих диагностику предполагаемого заболевания и дифференциальную диагностику по вышеуказанному в примере ряду заболеваний. План лечения При поступлении больного в крайне тяжелом состоянии на первый план выступает оказание неотложной помощи. Лечение планируется и обосновывается по основному и сопутствующему заболеваниям. Лечение должно быть комплексным, полным, при этом следует избегать полипрагмазии. Плановое лечение должно быть комплексным, включающим диетотерапию, организацию лечебно-охранительного режима, этиотропную, патогенетическую, симптоматическую терапию с индивидуальным подходом (назначаемые медикаментозные средства выписываются по общепринятым методикам на латинском языке, с указанием дозы и сигнатуры). Любые сокращения, в том числе и в названии препаратов, в истории болезни не допускаются. История болезни должна содержать цель госпитализации, планируемый результат, сроки пребывания, запись о добровольной информативности о госпитализации, медицинских вмешательствах или об отказе. В конце ставится разборчиво фамилия врача. Перед проведением любой манипуляции обосновывается ее необходимость; описывается состояние больного перед процедурой; вид проводимого исследования, степень риска, возможные осложнения, а также письменное соглашение больного (или родственников) на проведение. 12 |