ПОЗНАВАТЕЛЬНОЕ Сила воли ведет к действию, а позитивные действия формируют позитивное отношение Как определить диапазон голоса - ваш вокал Игровые автоматы с быстрым выводом Как самому избавиться от обидчивости Противоречивые взгляды на качества, присущие мужчинам Вкуснейший "Салат из свеклы с чесноком" Натюрморт и его изобразительные возможности Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д. Как научиться брать на себя ответственность Зачем нужны границы в отношениях с детьми? Световозвращающие элементы на детской одежде Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия Классификация ожирения по ИМТ (ВОЗ) Глава 3. Завет мужчины с женщиной Оси и плоскости тела человека - Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д.
| Особенности психопатологии черепно-мозговой травмы в детском и пожилом возрасте 1 страница
В крайних возрастных периодах — раннем детском и старческом возрасте ЧМТ в той или иной степени прогностически неблагоприятна. Оба эти периода характеризуются меньшей по сравнению со зрелым возрастом степенью функциональной асимметрии мозга. Это во многом определяет особенности структуры психопатологической картины ЧМТ у детей, пожилых лиц и стариков (Доброхотова Т.А. и соавт., 1988). Течение ЧМТ в крайних возрастных группах имеет как общие черты, так и различия. У пожилых и стариков степень тяжести травмы не соответствует силе механического удара. Значительное поражение мозга возможно и при легком ударе (например, при падении нии на ровном месте). Почти в 50% случаев легкая травма сопровождается внутричерепными кровоизлияниями (Мосийчук Н.М. и соавт., 1988). Особенно часто наблюдаете» субарахноидальное кровоизлияние (из-за повышенной ранимости сосудов). У пожилых людей трудно дифференцировать ушибы мозга средней и тяжелой степени. Любая черепно-мозговая травма может сопровождаться тяжелым общим состоянием больного, обостряя церебро- и кардиоваскулярные нарушения; нередко развивается паркинсонизм (Ромоданов А.П., 1995). У детей при ЧМТ реже, чем у взрослых, возникают субарахноидальные кровоизлияния, эпидуральные и внутримозговые гематомы, субдуральная гематома в 80% случал сопровождается ликворной гипертензией. Клиническая картина травмы у детей мало симптомна, и легкой может выглядеть даже тяжелая травма, например ушиб мозга. Однако у детей, как правило, бывает больше выражен отек мозга (Ормантаев К.С, 19С1 Артарян А.А. и соавт., 1985). Часто сразу после тяжелой травмы у детей развивается угнетение сознания вплоть до комы, которая может длиться 30 суток и более, а последующий вегетативный статус— 180 дней. Не всегда соблюдается характерная для взрослых последовательность стадий восстановления сознания: понимание речи может проявиться до открывания глаз и фиксации взора. Синдромы помрачения сознания более элементарны, и в их структуре часто отмечаются различные виды возбуждения: двигательное — у детей до 3 лет, громки й плач, повторение отдельных слов — в 4-7 летнем возрасте, речедвигательное возбуждение — с 7-8-летнего возраста, психомоторное беспокойство — с 8-9 лет. С этого же возраста могут появляться тревога, раздражительность, суетливость. С 9-10 лет возникают галлюцинаторно-бредовые явления; с 11 лет — корсаковский синдром, а с 12 лет — дереализационно-деперсонализационные явления. У пожилых людей и стариков редко наступает кома. Если же она возникает, то длится не более 3 суток. Чаще наблюдается оглушение, состояния амнестической, амнестико-конфабуляторной спутанности. Нередко возникают двигательное и речевое беспокойство, речедвигательное возбуждение; в единичных случаях — кратковременные галлюцинаторно-бредовые переживания. Спутанность сознания у стариков усиливается к вечеру, на фоне нарушений ритма сон-бодрствование. Таким образом, клиника ЧМТ в детском и пожилом возрасте резко различается. У детей возможно продолжительное угнетение сознания, в том числе длительные кома и вегетативный статус; для пожилых и стариков характерна малая продолжительность угнетения сознания. У детей с возрастом повышается дифференцированность нарушений сознания, у пожилых и стариков — снижается. У последних практически не бывает помрачения сознания в строгом смысле слова, для них характерны состояния спутанности, которые становятся с возрастом менее дифференцированными. Отдаленные от момента ЧМТ нарушения сознания часты у пожилых и стариков с хроническими субдуральными симптомами. Восстановление сознания происходит быстрее у детей, чем у пожилых больных. Сходство же клиники ЧМТ в обеих группах определяется преобладанием дефицитарных симптомов над продуктивными, малым влиянием стороны преимущественного повреждения мозга на клиническую структуру и регресс расстройств сознания. 6.3. Исходы черепно-мозговой травмы Разработка критериев исходов и их классификации абсолютно необходима для изучения прогноза не только выживания, но и полноты восстановления психической деятельности, включая социальное функционирование. Поэтому столь распространенными стали шкалы оценки состояния больных с учетом этого показателя. Среди таких шкал наибольшей популярностью пользуется шкала исходов Глазго (Jennett В., Bond М., 1975) благодаря своей простоте и воспроизводимости. К сожалению, и в ней, и в более поздней ее модификации (Livingston M.G., Livingston Н.М., 1985) недостаточно отражен психиатрический аспект. При помощи этих шкал невозможно объяснить, какие именно дефекты лежат в основе снижения социального функционирования больных. Это обусловило необходимость разработки комплексного подхода к оценке исходов, что было сделано в Институте нейрохирургии имени Н.Н. Бурденко РАМН. Данный подход состоит в том, что психическое состояние больного сопоставляется с типами исходов в социальном аспекте (табл. 6.2). Между психопатологическими и социальными показателями обнаруживается высокий коэффициент корреляции (в среднем г=0,8). Несмотря на это, очевидна необходимость регистрации обеих характеристик исхода, поскольку редукция клинической симптоматики иногда значительно опережает восстановление социальных навыков. Кроме того, в случаях, где инвалидизацию определяет наличие парезов, гиперкинезов, паркинсонизма, нарушение зрения (вплоть до слепоты), частые эпилептические припадки, отмечается несоответствие между указанными оценками. При определении социального исхода главным критерием, наряду с уровнем самообслуживания, для взрослых больных является степень трудоспособности; для детей достижения в учебе; для пожилых и стариков — уровень общения. Лучшим вариантом исхода является восстановление преморбидной психической и социальной адаптации. Критерием такого исхода является отсутствие в отдаленные после ЧМТ сроки каких-либо расстройств психической деятельности.
Социальные показатели исхода
7. Самообслуживание при легкой опеке без помощи по хозяйству, затруднение общения в семье 8. Частичное самообслуживание, непостоянный посторонний уход, бедный формальный контакт 9. Отсутствие самообслуживания, постоянный уход, наличие лишь элементарного контакта 10. Невозможность существования без постоянного ухода, полное отсутствие контакта
Стойкий неврозоподобный синдром с характерной для него непереносимостью умственных и физических нагрузок обусловливает трудности приспособления к резким изменениям жизненного стереотипа. При этом отмечается относительная сохранность преморбидных свойств личности и типа эмоционального реагирования. Такие больные как правило, остаются на прежней работе, иногда в условиях неполной нагрузки. Эмоционально-личностный дефект в рамках психопатоподобного синдрома, естественно препятствует адаптации больных в коллективе, семье, затрудняя выполнение определенных видов деятельности, часто приводит к смене работы. Расстройства психической деятельности при умеренном интеллектуально-мнестическом дефекте обычно не мешают деятельности больного в быту и повседневной жизни, но затрудняет его активность в необычных для него или требующих интеллектуальных усилий ситуациях. Поэтому больные обычно трудятся в индивидуально созданных условиях или ведут домашнее хозяйство. Слабоумие с ориентировкой ограничивает социальную адаптацию только пределами семьи, причем больные в лучшем случае могут помогать по хозяйству. Слабоумие с дезориентировкой приводит к ограничению в самообслуживании и зачастую к необходимости в опеке окружающих. При слабоумии с распадом речи больные полностью зависимы от постороннего ухода, хотя не исключено восстановление у них некоторых навыков самообслуживания. При хроническом вегетативном статусе жизнь больных полностью зависит от постороннего ухода. Сочетание клинических и социальных характеристик в данном подходе позволяет использовать его при междисциплинарных исследованиях как клиницистами (не только психиатрами, но и неврологами), так и социальными работниками и реабилитологами. Следует отметить сопоставимость изложенного подхода с применяемыми в нейротравматологии другими показателями. Так, они могут быть интерпретированы с учетом клинической градации по стадиям восстановления психической деятельности после тельной комы: к исходу 8 (табл. 6.2) относятся стадии открывания глаз, фиксации взора, эмоциональной реакции на близких (вегетативный статус, акинетический мутизм); к паду 7 — стадии понимания речи и появления собственной речевой активности (мутизм с пониманием речи, дезинтеграция речи); к исходу 6 стадии возобновления ориентировки (амнестическая спутанность); к исходам 4 и 5 — стадия познавательной недостаточности; к исходам 2 и 3 — соответственно стадии неврозоподобных и психопатоподобных нарушений, к исходу 1 — полное восстановление преморбидной психической деятельность Представленная шкала социальных показателей исхода ЧМТ сопоставима со шкалой исходов Глазго — первые четыре исхода расшифровывают рубрику «Хорошее восстановление» последующие три — «Умеренная инвалидизация»; исходы 8 и 9 следит- отнести к «Тяжелой инвалидизации»; исход 10 полностью соответствует «Вегетативс му состоянию». Использование приведенных шкал способствует более успешному прогнозированию восстановления психической деятельности у различных контингентов больных ЧМТ (Доброхотова Т. А., 1993), в том числе после длительных коматозных состояний Зайцев О.С., 1993; Доброхотова ТА. и соавт., 1994). Ими можно рекомендовать пользоваться при изучении новых методов лечения и реабилитации, а также для выявления возможных предикторов психического и социального восстановления у различных контингентов пострадавших. 6.4. Дифференциальный диагноз Диагностика при рассматриваемой патологии должна быть направлена на выявление признаков, значимых для течения ЧМТ, особенно при внутричерепных кровоизлияниях, отграничение синдромов промежуточного и отдаленного периодов травмы и сходных с ними состояний при шизофрении, аффективных и других психозах (**мский Н .Г., 1983). Очень важна своевременная диагностика психических нарушений, при которых показано срочное хирургическое вмешательство, — удаление гематом. Следует иметь в виду, что до нарастания психических нарушений возможен и нередко наблюдается так называемый светлый промежуток, когда после травмы больной остается -относительно адекватным в своем поведении, сам добирается до дома, может сказать, но может и не сообщить близким о случившемся. При этом его манеры, занятия, разговоры остаются привычными. Но на этом фоне неожиданно может развиться психомоторное возбуждение. Больной начинает громко говорить и жестикулировать. При кровоизлиянии в левое полушарие мозга могут наблюдаться расстройства речи. Очень важны два свойства такого возбуждения: 1) оно сопровождается все более частыми жалобами больных на появление и усиление головных болей; 2) оно кратковременно, быстро затихает и сменяется угнетением сознания — оглушением, переходящим в сопор, кому. В последнем случае абсолютно необходима организация доставки больного в нейрохирургическую клинику для возможно более быстрого удаления острой гематомы (внутримозговой, эпи- или субдуральной). Отграничение описанных синдромов от проявлений эндогенных психозов обычно несоставляет трудностей в связи с наличием самого факта ЧМТ и расстройств сознания, а также особенностей психических нарушений с учетом их динамики. Специального внимания требуют лишь редкие случаи провокации травмой эндогенных психозов. 6.5. Трудовая, военно-врачебная и судебно-психиатрическая экспертиза - Совместно с Доровских И.В., Куликовым В.В.) Врачебно-трудовая экспертиза — важное звено в комплексной медико-социальной реабилитации больных после ЧМТ. Экспертиза предусматривает не только своевременный перевод больного на инвалидность, но и вовлечение инвалида в доступную для него деятельность, что способствует восстановлению трудоспособности (Боева Е.М., 1994). Группа инвалидности устанавливается специальными врачебными комиссиями в соответствии с критериями, определяющими ту или иную группу стойкой нетрудоспособной (Старовойтова И.М., 2002). Военно-врачебная экспертиза психических расстройств вследствие ЧМТ. По данным ЦВВК МО РФ, в структуре негодности и ограниченной годности военнослужащих к военной службе последствия ЧМТ составляют: у военнослужащих, проходящих военную службу по контракту, — 5%, а по призыву — 2-4%. Медицинское освидетельствование военнослужащих с отдаленными последствиями ЧМТ имеет важное значение в плане не только медицинских, но и социальных, а также юридических аспектов. Экспертный диагноз последствий травм головного мозга должен быть четким и содержать следующие данные: а) этиология заболевания (закрытое повреждение головного мозга, сотрясение, ушиб головного мозга, переломы основания или свода костей черепа и т.д.); б) стадия заболевания (стадия восстановления после перенесенной травмы, стадия отдаленных последствий и т.д.); в) характер выявленных морфологических нарушений (гидроцефалия, слипчивый кистозный арахноидит, оболочечно-мозговой рубец и т.д.); г) топика поражения (сторона, отдел головного мозга); д) функциональные нарушения (например, правосторонняя гемиплегия с моторной афазией, гемианопсия, судорожные припадки, астенические состояния, изменения личности, вегетативная и вестибулярная дистония и т.д.). Категория годности к военной службе устанавливается по последствиям перенес» ной ЧМТ в зависимости от степени нарушения функции органов и систем на момент освидетельствования и при определившемся исходе на основании Расписания болезней и Таблицы дополнительных требований (приложение к Положению о военно-врачебной экспертизе, утвержденному постановлением Правительства РФ 25.02.2003 №123 В основе всех статей Расписания лежит единый алгоритм определения функциональных нарушений. С точки зрения военно-врачебной экспертизы, функциональные нарушения — это выявляемые объективными методами исследования расстройства деятельности органов и систем организма человека, ограничивающие его возможность адаптации к условиям военной службы. Именно от состояния адаптационных механизмов зависит степень выраженности функциональных нарушений в связи с физическими нагрузками во время службы и в быту, климатическими и другими условиями среды, окружающими человека. Традиционно в практике военно-врачебной экспертизы выделяют три степени выраженности функциональных нарушений: I степень (незначительные нарушения) — это выявляемое объективными методами исследования состояние напряжения адаптационных механизмов при уровне нагрузок организм, превышающих повседневные (обычные) для конкретного человека, при этом способность исполнять обязанности военной службы, как правило, сохранена или незначительно ограничена, но военнослужащий не может проходить военную службу в отдельных видах и родах войск и по некоторым военно-учетным специальностям требующим от него большого физического и нервно-психического напряжения воздушно-десантные войска, плавсостав, морская пехота, спецсооружения и др.). II степень (умеренные нарушения) — состояние срыва адаптационных механизмов проявляющееся при повседневных (обычных) для конкретного человека нагрузках. Способность исполнять обязанности военной службы при этом ограничена. III степень (значительные или резко выраженные нарушения) — состояние полного срыва адаптационных механизмов, выявляемое уже в покое. Способность исполнять обязанности военной службы при этом стойко утрачивается. Таким образом, нарушение функций организма, с точки зрения военно-врачебной экспертизы, оценивается прежде всего с позиции, в какой степени эти нарушения ведут к снижению у гражданина способности исполнять обязанности военной службы и его социальной адаптации. Определение категории годности к военной службе является главной задачей военно-врачебной экспертизы. При этом военно-врачебные (врачебно-летные, врачебные) комиссии должны руководствоваться рядом критериев, которые можно разделить на две большие группы: медицинские и социальные. Медицинские критерии включают своевременно установленный точный полный клинический диагноз с учетом выраженности морфологических изменений, степени функциональных нарушений, тяжести и характера течения заболевания или увечья, стадии заболевания, наличия декомпенсации, осложнений. Большое значение имеет также клинический прогноз (ближайший и отдаленный) и прогноз в отношении продолжения военной службы, основанный на анализе результатов лечения, обратимости морфологических и функциональных нарушений, характера течения заболевания и его осложнений. Во всех случаях категория годности к военной службе оценивается комплексно с учетом всех имеющихся медицинских критериев. Социальные критерии, определяющие фактическую способность исполнять обязанности военной службы, отражают все, что связано с профессиональной деятельностью военнослужащего. К ним относятся: характеристика физического и нервно-психического напряжения, организация, периодичность, ритм работы; наличие нагрузки на отдельные органы и системы организма, неблагоприятных условий труда и профессиональных вредностей. При этом при медицинском освидетельствовании с целью определения категории годности к военной службе учитываются возраст, мнение и командования и врача воинской части о фактической способности свидетельствуемого исполнять обязанности военной службы и возможности использовать его на работе, наиболее отвечающей состоянию его здоровья, а также направленность самого освидетельствуемого на продолжение военной службы. Медицинское освидетельствование граждан с психическими расстройствами вследствие травм головного мозга проводится на основании статей 14, 25 и 28 Расписания болезней и Таблицы дополнительных требований (приложение к Положению о военной врачебной экспертизе, утвержденному постановлением Правительства РФ 25.02.2003 г. №123).
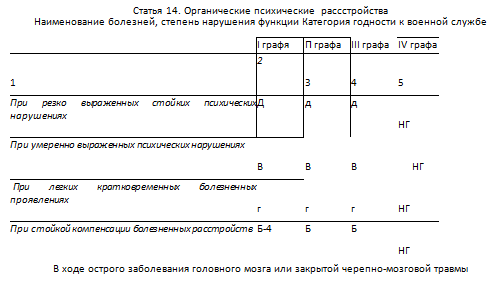
Предусматривает психозы, другие психические расстройства, изменения личности и поведения, обусловленные повреждением и дисфункцией головного мозга (травмы, опухоли головного мозга, -— энцефалит, менингит, нейросифнлис, а также сенильные и пресенильные психозы, сосудистые, дегенеративные, другие органические заболевания и поражения головного мозга). Свидетельствование граждан проводится после стационарного (амбулаторного) обследования. К пункту «а» относятся резко выраженные, затяжные психотические состояния, а также психические расстройства, проявляющиеся стойкими выраженными интеллектуально-мнестическими изменениями или резко выраженными изменениями личности по психоорганическому типу. I- III графам — «Д» — не годен к военной службе. К пункту «Б» относятся состояния с умеренно выраженными астеническими, аффективными, диссоциативными, когнитивными, личностными и другими нарушениями, а также психотические состояния с благоприятным течением. По I—II графам — «В» — ограниченно годен к военной службе. По III графе - «Б», «В» — индивидуально. К пункту «В» относятся преходящие, кратковременные психотические и непсихотические расстройства, возникающие вследствие острых органических заболеваний или травм головного мозга, завершившиеся выздоровлением или незначительно выраженной астенией при отсутствии признаков органического поражения центральной нервной системы. По окончании отпуска по болезни или освобождения при необходимости проводится повторное освидетельствование. По I—III графам — «Г» — временно негоден к военной службе. К пункту «Г» относятся состояния стойкой (не менее 1 года) компенсации болезненных проявлений после острого заболевания или травмы головного мозга при отсутствии психических расстройств и явлений органического поражения центральной нервной системы, когда имеются лишь отдельные рассеянные органические признаки, без нарушения функций. По I графе — «Б-4» — годен к военной службе с незначительными ограничениями (с ограничениями по отдельным военно-учетным специальностям).
По II-III графам — «Б» — годен к военной службе с незначительными ограничениями. Травмы головного, спинного мозга и их последствия. Последствия поражения центральной нервной системы внешними факторами
Предусматривает ближайшие и отдаленные (через год или более с момента травмы) последствия травмы головного или спинного мозга, осложнения травматических повреждений центральной нервной системы, а также последствия травм от воздушной взрывной волны и воздействия других внешних факторов. К пункту «а» относятся: • последствия травматических повреждений с тяжелыми расстройствами функций головного ил» спинного мозга (ушибы и сдавления мозга, приводящие к стойким параличам или глубоким парезам, нарушению функций тазовых органов и т.п.); • последствия травматических повреждений мозгового вещества с расстройством корковых ф\ (афазия, агнозия, апраксия и т.н.); • посттравматические арахноидит, гидроцефалия, приводящие к резкому повышению внутричерепного давления или частым (3 и более в год) эпилептическим припадкам. По I-III графам — «Д» — не годен к военной службе. К пункту «б» относятся последствия травм головного или спинного мозга, при которых очаговые симптомы и расстройства функций не достигают степени выраженности, предусмотренной пунктом «а» (парез, существенно не ограничивающий функцию конечности; умеренно выраженные мозжечковые расстройства в форме неустойчивости при ходьбе, нистагма, нарушений чувствительности; травматический арахноидит, гидроцефалия с умеренно выраженным или незначительным повышен»» внутричерепного давления, редкими (менее 3 в год) эпилептическими припадками). По I—II графе «В» — ограниченно годен к военной службе. По III графе — «Б», «В» — индивидуально. К пункту «в» относятся последствия травматического повреждения головного или спинного мозга, травматический арахноидит без признаков повышения внутричерепного давления, при которых в неврологическом статусе выявляются рассеянные органические знаки(анизорефлексия, легкие расстройства чувствительности и др.), сочетающиеся со стойкими астено-невротнческими проявлениями и вегето-сосудистой неустойчивостью. К этому же пункту относятся старые вдавленные переломы черепа без признаков органического поражения нарушения функций. Граждане при первоначальной постановке на воинский учет, призыве на военную службу и военнослужащие, проходящие военную службу ио призыву, освидетельствуются по пункту «В» только при отсутствии положительной динамики болезненных расстройств, а также при затяжных или повторных декомпенсациях. При улучшении состояния, компенсации болезненных проявлений, восстановлении способности исполнять обязанности военной службы освидетельствование проводится по пункту «Г». По I—II графам - «В» — ограниченно годен к военной службе. По III графе - «Б» — годен к военной службе с незначительными ограничениями: С пункту «Г» относятся последствия травм головного и спинного мозга, при которых имеются значительные рассеянные органические знаки, вегето-сосудистая неустойчивость и незначительные астенизации без нарушения двигательных, чувствительных, координаторных и других функций нервной системы. Гражданам, освидетельствуемым по I графе расписания болезней, при наличии черепно-мозговой травмы и анамнезе за последние 3 года (подтвержденной медицинскими документами), заключение выносится по типу «Г». По I-III графам — «Б» - годен к военной службе с незначительными ограничениями. При наличии выраженных эмоционально-волевых или интеллектуально-мнестических расстройств, являющихся следствием травмы головного мозга, освидетельствование проводится по статье 14 описания болезней. При наличии последствий поражений центральной нервной системы внешними факторами освидетельствование проводится но пункту «а», «б», «в» или «г» настоящей статьи в зависимости от степени нарушения функций.
Предусматривает состояния после острых инфекционных, паразитарных и других заболеваний, интоксикационных поражений и травм нервной системы, а также острых сосудистых заболеваний головного или спинного мозга. При освидетельствовании военнослужащих, перенесших сотрясение или ушиб головного мозга, выносится заключение о нуждаемости в освобождении или отпуске по болезни. После отпуска по болезни военнослужащие, проходящие службу в плавсоставе, ВДВ, морской пехоте, в спецсооружениях, подлежат повторному освидетельствованию. Граждане после острой закрытой травмы мозга при первоначальной постановке на воинский учет, призыве на военную службу, поступлении на военную службу по контракту признаются временно годными к военной службе на б или 12 месяцев в зависимости от тяжести травмы и выраженности нарушения функций. По I - III графам «Г» - временно негоден к военной службе. При судебно-психиатрической экспертизе в остром периоде ЧМТ важны адекватная оценка синдромов изменения сознания и психотических явлений. Глубокое изменение сознания с отсутствием психической деятельности вообще исключает возможность совершения общественно опасных действий, даже пассивных, в частности лицом, получившим травму во время вождения автотранспорта (при выключении сознания утрачиваются возможность управления транспортом и контроль за дорожно-транспортной ситуацией). В этих случаях пострадавший должен признаваться невменяемым. Необходимость судебно-психиатрической экспертизы чаще возникает при совершении общественно опасных действий больными, находившимися в состоянии измененного сознания или лицами с грубыми дефектами психической деятельности в отдаленном периоде ЧМТ (Насруллаев Ф.С 1994). Вопрос в этих случаях решается индивидуально с учетом периода посттравматического состояния и психопатологического синдрома в соответствии с общими принципами судебно-психиатрической экспертизы. В случаях ЧМТ нередко требуется проведение общей судебно-медицинской экспертизы с целью определения тяжести телесных повреждений, процента утраты общей трудоспособности и т.п. Такая экспертиза осуществляется путем освидетельствования самого пострадавшего и лишь в исключительных случаях — по медицинским документам. При этом всегда придается большое значение показателям функционального состояния ЦНС и психическому статусу больного. 6.6. Прогноз Рост числа больных с тяжелой ЧМТ, переживающих длительную кому и нередко становящихся глубокими инвалидами из-за неполного психического и социального восстановления, обусловливает необходимость разработки критериев прогноза. В остром периоде — в первые дни и недели после ЧМТ—должна иметься возможность прогнозирования не только выживания, но и его качества, то есть полноты восстановления психической деятельности, личностных и эмоциональных особенностей пострадавшего. Психиатрический прогноз должен включать и предвидение структуры и выраженности возможного в будущем дефекта психики, рекомендации адекватных воздействий на больного еще в остром периоде для предотвращения предполагаемого дефекта. В психиатрическом прогнозе имеют большое значение основные характеристики ЧМТ, индивидуальные особенности больного и фактор лечения. |